Aline Bonetti¹
Francisco Drumond de Moura²
Rita Mariotto²
A prática do Diálogo Aberto traduz uma estratégia de cuidado psicossocial de base comunitária e que envolve as famílias e as redes sociais desde o início da busca por ajuda. Essa estratégia é norteada por uma prática dialógica na construção coletiva da intervenção terapêutica, por meio de encontros sistemáticos – “as reuniões de tratamento” -, integrando esse coletivo, constituído pelos profissionais e pela rede familiar e comunitária em um processo colaborativo na elaboração e implementação da intervenção terapêutica. Essa modalidade de cuidado tem sido testada em vários países, sendo compreendida como um potencial modelo futuro de tratamento, no âmbito da atenção pública em saúde mental, particularmente nos casos de primeiro surto psicótico4
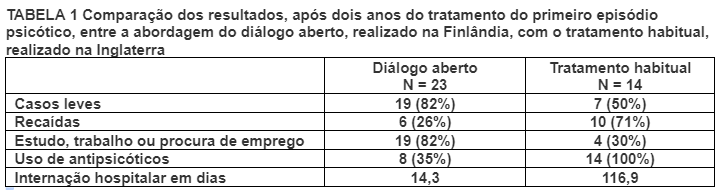
A aplicação dessa estratégia de cuidado na Finlândia, no tratamento de pessoas com primeiro episódio psicótico, revelou resultados muito satisfatórios quando comparados com os resultados obtidos pelas abordagens habituais. Conforme mostra a Tabela 1, as pessoas tratadas com a abordagem do diálogo aberto retornaram ao estudo, trabalho ou busca de trabalho dentro de 2 anos, apesar das taxas mais baixas de uso de antipsicóticos e de internações hospitalares, em comparação com o “tratamento habitual”, e esses desfechos foram estáveis após 5 anos5.
1Terapeuta ocupacional, atuação na rede da atenção publica em saúde mental, município de Limeira
2Psiquiatra, coordenador do Centro de Estudos e Pesquisas Aníbal Silveira – CEPAS
3Enfermeira, atuação na rede da atenção básica, município de Jundiaí
4
5Altonen and Alakase Seikkula, 2006 e 2011.
O diálogo aberto envolve uma abordagem psicologicamente consistente da família e da rede social, e o tratamento é realizado em grande parte por meio de reuniões de toda a rede com a indispensável inclusão do paciente, reforçando a natureza democrática das reuniões em torno das quais o cuidado está centrado, bem como a permitir que tais reuniões ocorram mesmo onde as redes estão fragmentadas ou em falta.
Trata-se de um modelo orientado para a recuperação da autonomia, onde a ênfase está focada na mobilização dos recursos objetivos e subjetivos dos próprios pacientes e de suas famílias, visando implementar uma intervenção colaborativa desde o início. Em muitos aspectos, trata-se de uma abordagem bastante diferente de grande parte da prestação de serviços da Inglaterra, por exemplo, em que os cuidados são essencialmente organizados e prestados ao nível do indivíduo6.
A iniciativa de implementar projetos pilotos em vários países tem o potencial de ampliar a base de evidências de forma a estimular a adoção em maior escala se a melhoria nos resultados e as reduções de custos permanecerem consistentes. Tal como na Finlândia, estes estão sendo criados como serviços de transdiagnóstico.
Ainda no âmbito da Inglaterra, outros artigos na literatura psiquiátrica propõem uma nova abordagem para a saúde mental, dadas as evidências dos resultados muitas vezes ruins ou limitados alcançados pelas abordagens atuais7, além da falta de progresso significativo na pesquisa acadêmica nas últimas três décadas8. Uma das principais críticas à abordagem hegemônica é que ela é majoritariamente guiada por um paradigma técnico, o que negligencia o aspecto social da saúde mental, cuja importância é fortemente apoiada por evidências. Um editorial no British Journal of Psychiatry em 2013 especulou que o futuro da psiquiatria acadêmica pode ser social. Aqui vale assinalar o caráter contra hegemônico da estratégia do Diálogo Aberto, que concretiza uma prática humanizada por excelência que poderia ser compreendida e assimilada como proposta de intervenção de uma psiquiatria humanizada, uma psiquiatria que buscasse integrar o aspecto social no seu cabedal teórico, uma psiquiatria que denominamos de psiquiatria sociológica9.
6Seikkula e Ziedonis, Olson, 2014
7Bracken, Thomas e TimimiBracken, 2012
8Burns e Craig Priebe, 2013
9Acessar www.anibalsilveira.org
Outras importantes evidências foram fornecidas pelo Estudo Piloto Internacional de Esquizofrenia da Organização Mundial da Saúde (OMS 1979), que inesperadamente encontrou um resultado geral marcadamente melhor para pessoas com esquizofrenia na Índia e na Nigéria, em comparação com países de renda mais alta. Isso foi posteriormente confirmado pelo Estudo sobre Determinantes do Desfecho do Transtorno Mental Grave (DOSMeD), que descobriu que altas taxas de remissão clínica completa da esquizofrenia eram significativamente mais comuns em áreas de países em desenvolvimento do que em países desenvolvidos, e que pacientes em países em desenvolvimento experimentaram períodos significativamente mais longos de funcionamento não prejudicado na comunidade, apesar do uso muito menor de antipsicóticos. Essas altas taxas de incapacidade crônica e dependência associadas à esquizofrenia em países de alta renda, apesar do acesso a tratamentos biomédicos caros, sugere que algo essencial para a recuperação está faltando no tecido social10. Há evidências da importância das relações sociais na causa e cura dos transtornos mentais: ter amigos está associado a desfechos clínicos mais favoráveis e a uma maior qualidade de vida aos portadores de transtornos mentais11.
Em uma revisão sistemática de evidências de ensaios clínicos randomizados e controlados (ECRC) sugere que, na esquizofrenia, tratamentos de base social, como a terapia familiar, podem reduzir a probabilidade de admissão hospitalar em cerca de 20% e a probabilidade de recaída em cerca de 20% 45%12.
10Sartorius Jablensky, 2008
11Mc Cabe e Kaller Giacco, 2012
12Mari e Rathbone Pharoah, 2010
Origens da abordagem do Diálogo Aberto
As raízes da abordagem do diálogo aberto estão localizadas na década de 1960 na Finlândia, quando Yrjö Alanen e colaboradores iniciaram um longo processo de pesquisa e experimentação com o objetivo de melhorar o sistema de saúde mental local. Trabalhando em um contexto amplamente baseado em enfermarias, eles gradualmente integraram intervenções junto aos familiares ao longo do tempo13. Isso levou ao Projeto Nacional Finlandês de Esquizofrenia na década de 1980, que identificou os seguintes fatores-chave para o sucesso14:
- intervenção precoce rápida
- uma “atitude terapêutica” em relação ao exame e ao tratamento (mantendo o foco no processo terapêutico ao longo de todo o processo, em vez de se concentrar apenas nas decisões específicas tomadas)
- planejamento contínuo, responsivo e adaptativo de tratamento personalizado para cada paciente e família
- integração de diferentes métodos terapêuticos, com acompanhamento constante da evolução.
Esses fatores foram incorporados a um método de cuidado denominado modelo de tratamento adaptado à necessidade (NATM)15. A prática no campo da terapia familiar influenciou o modelo ao longo da década de 1980, com a incorporação de aspectos narrativos e sistêmicos. Em 1984, as reuniões de tratamento do NATM começaram a ser realizadas nos hospitais, e esse modelo começou a substituir a prática existente da terapia familiar sistêmica. As dificuldades encontradas pelos clínicos do NATM, como conectar-se e engajar as famílias na implementação de técnicas sistêmicas, impulsionaram o desenvolvimento do NATM e, eventualmente, o diálogo aberto. Gradualmente, os clínicos passaram da postura tradicional de um profissional implementando mudanças dentro de uma família para ‘estar com’ as famílias. Outra mudança crucial ocorreu após a influência de Tom Andersen na Noruega16, que estabeleceu uma prática de colocar no mesmo cenário a equipe de profissionais, a família e o paciente, tornando assim a construção de um projeto terapêutico singular mais transparente e dissolvendo ainda mais a divisão profissional-paciente, residindo aqui o salto de qualidade, no nosso modo de ver.
Dessa forma, a prática do NATM acabou se deslocando da enfermaria para a comunidade, processo que se solidificou em 1990, quando equipes móveis de intervenção na crise foram formadas por equipes comunitárias de saúde mental em regiões locais! A implantação dessa “tecnologia ultraleve” demarca a emergência da estratégia do Diálogo Aberto, agora ao mesmo tempo, um modelo de intervenção terapêutica e um método de organização de serviços! Nesse contexto são estabelecidos os sete princípios fundamentais da abordagem do Diálogo Aberto17.
13Seikkula, 2015
14Yjro Alanen, 1991 e 1997
15Yjro Alanen, 1997
16Andersen, 1991
17Seikkula, 1994 e 1997
Princípios fundamentais da abordagem, do Diálogo Aberto
Princípios organizacionais:
- Perspectiva das redes sociais
- Prestação de socorro imediato
- Responsabilidade
- Consistência psicológica
- Flexibilidade e mobilidade
Princípios práticos:
- Dialogismo e polifonia
- Tolerância à incerteza
Vale a pena notar os paralelos interessantes entre a abordagem NATM/Diálogo Aberto. Nos primórdios da saúde mental focada na comunidade, ao comparar o tratamento orientado para a comunidade com o de hospitais psiquiátricos, descreveram os seguintes “ingredientes” importantes para o sucesso do tratamento comunitário:
- Ajuda intensiva no início
- a vontade de envolver ativamente tanto o doente como os familiares ou prestadores de cuidados no programa de gestão do processo terapêutico, o mais rapidamente possível
- cuidado consistente por uma equipe
- um serviço contínuo e extenso em vez de um serviço limitado por tempo
- Um serviço móvel e de rápida resposta
- ajuda prestada no domicílio do paciente.
Importante assinalar que foi observado que “todos os funcionários deste projeto rapidamente passaram a preferir essa maneira de trabalhar, por ser mais satisfatório e significativo do que seu trabalho anterior”19 .
19Hoult, 1986
Perspectiva das redes sociais
A perspectiva das redes sociais é fundamental para a estratégia do Diálogo Aberto. Os familiares dos pacientes e outros membros-chave de sua rede social são sempre convidados para as reuniões da rede. Outros membros-chave podem incluir agências oficiais, como os Serviços Sociais e agências locais de emprego – para apoiar a reabilitação profissional – bem como colegas de trabalho e quaisquer outros associados ou cuidadores que possam estar envolvidos. A reunião da rede também incorpora pelo menos alguns membros da equipe, e todas as principais discussões sobre o cuidado ocorrem dentro da reunião da rede. A reunião funciona de uma forma muito centrada na pessoa, que é mais colaborativa e menos hierárquica do que as interações comuns clínico-paciente. As conversas entre os clínicos também ocorrerão diante de toda a rede, e todos os presentes são convidados a comentá-las, para que uma dinâmica de abertura e reflexão se estabeleça desde o início. A localização e a composição das reuniões da rede dependem da vontade do paciente. Muitas vezes, eles serão mantidos na sua casa20.
20Andersen, 1995
A prestação de ajuda imediata
Garantir uma resposta rápida, geralmente dentro de 24 horas, está no centro da estratégia. O paciente estará presente desde o início, mesmo durante as fases mais intensas da crise – incluindo a psicótica -, de modo a criar uma sensação de segurança desde o início e, assim, construir uma base sólida para o cuidado baseado em reuniões comunitárias e em rede.
Responsabilidade e continuidade psicológica
Os integrantes de primeira hora da equipe envolvidos no encontro inicial permanecerão envolvidos durante todo o percurso assistencial. Isso significa que a mesma equipe é responsável pelo tratamento pelo tempo que ele levar, inclusive, tanto em ambiente ambulatorial quanto hospitalar. Ao longo do tratamento, a reunião da rede é vista como o órgão decisório “soberano”. Haverá pelo menos dois clínicos nas reuniões, que podem ser da equipe médica, dependendo da natureza do caso. Se o apoio para uma mudança na medicação se tornar necessário, os médicos (ou prescritores não médicos) podem ser trazidos para as reuniões da rede em um estágio posterior, se ainda não houver um membro da equipe com a formação apropriada. Além disso, outras modalidades de tratamento – como grupos de terapia ocupacional e psicoterapia – podem ocorrer entre as reuniões da rede, permitindo que vários métodos de tratamento sejam combinados como parte de um projeto terapêutico integrado e singular.
Flexibilidade e mobilidade na prestação de cuidados
A flexibilidade em torno do tratamento fornecido é vital. Toda a conceituação em torno do que é ou não adequado ou necessário é deixada à porta, de modo a permitir que as respostas e intervenções evoluam de forma vinculada às necessidades através das reuniões. Em crises psicóticas, por exemplo, permitir a possibilidade de se reunir todos os dias por até algumas semanas pode ser necessário para gerar uma sensação adequada de segurança em torno da crise. Outras formas de tratamento e métodos terapêuticos podem ser implementados dependendo do que melhor se adapta aos problemas do paciente.
Possíveis intervenções adicionais, como medicamentos devem, sempre que possível, ser discutidas em várias reuniões da rede antes da tomada de decisões garantindo a voz, sobretudo, para os “não-clínicos” e, dessa forma, engendrar um processo consistentemente democrático e reflexivo da tomada de decisões.
De qualquer forma, para que o grupo funcione de forma verdadeiramente democrática e eficaz, a prática das próprias reuniões terá de ser orientada por um conjunto de princípios práticos fundamentais. Tais princípios formam a espinha dorsal das reuniões da rede. Esses princípios incluem dialogismo, polifonia, e tolerância à incerteza21:
21Seikkula, 2003
Dialogismo e polifonia
O termo dialogismo foi cunhado pela primeira vez pelo filósofo russo Mikhail Bakhtin em sua obra de teoria literária, A Imaginação Dialógica22. O termo refere-se ao modo pelo qual toda linguagem e pensamento é um processo de evolução, no qual toda a narrativa é produto de todos os discursos/pensamentos que o antecederam.
Para que uma dinâmica seja dialógica, portanto, ela deve começar sem objetivos fixos, dentro de certos parâmetros, de modo a permitir uma troca livre que se constrói camada por camada, através de cada contribuição feita, em novos terrenos. Além disso, diferentemente da dinâmica dialética, não há um objetivo de fusão de pontos de vista para que uma perspectiva compartilhada seja alcançada. Cada pessoa pode manter sua própria perspectiva, e cada perspectiva pode ter mais importância em circunstâncias específicas, dependendo das necessidades no momento. Como resultado, o grupo pode, em última análise, funcionar de forma totalmente pragmática, permitindo que a resolução de problemas e a tomada de decisões – empoderadas e inovadoras -, com cada membro tendo o mesmo direito de contribuir e afetar a direção futura, atribuindo de fato um protagonismo a todos23.
Tal dinâmica pode ter um efeito terapêutico desde o início, possibilitando que um sentimento de independência pessoal, bem como de interdependência, seja vivenciado por cada membro da rede. O ponto de partida de um encontro dialógico é que a perspectiva de cada participante é importante e aceita sem condições. Isso significa que os terapeutas se abstêm de transmitir qualquer noção diretiva para a rede. Também não é sugerido que saibam mais do que os demais participantes. O diálogo aberto permite que cada pessoa entre na conversa à sua maneira. O foco principal é promover o diálogo (mais do que promover a mudança na família), e o objetivo do diálogo não é o acordo, mas que todos sejam ouvidos24.
Esse acolhimento da multiplicidade de vozes é conhecida como polifonia: a equipe cultiva uma cultura conversacional que respeita cada voz e se esforça para ouvir todas as vozes. Escutar atentamente, com compaixão incluindo aqui aqueles feitos em discurso psicótico25.
22Holquist, 1981
23Haaracangas, 1997
24Seikkula e Ziedonis Olson, 2014
25Seikkula, 2005
Tolerância à incerteza
A incerteza, tanto do paciente quanto do clínico, permeia a experiência da doença mental e do sofrimento psíquico. A abordagem do diálogo aberto reconhece explicitamente isso desde o início. De acordo com a estratégia, no entanto, o desejo reflexivo de remover a incerteza é muitas vezes a própria coisa que a compõe. As reuniões são, portanto, facilitadas para evitar conclusões prematuras ou decisões apressadas sobre o tratamento: as coisas devem acontecer no tempo do grupo. A conexão com a angústia que está sendo vivida é fundamental, e isso significa não agir muito rápido para provocar mudanças. Se esse tipo de tolerância é construído, mais possibilidades surgem para a família e para o indivíduo, que podem se tornar eles próprios agentes de mudança, uma vez que podem assumir uma linguagem mais robusta para expressar sua experiência relacionados com os eventos mais difíceis no âmbito da situação de crise. Por essa razão, as perguntas são mantidas abertas e focadas na expressão do grupo, para permitir que o próprio diálogo coletivo produza uma resposta ou, alternativamente, dissolva a necessidade de ação por completo.
Focar na conexão, em oposição à direção, desde o início também é um meio pelo qual a segurança é promovida no âmbito de cada encontro. Criar um espaço seguro onde todos possam ser ouvidos e respeitados de forma contínua abre um novo meio pelo qual uma sensação de segurança pode ser incutida dentro do grupo. No entanto, como Olson e Seikkula reconhecem, essa nova forma de trabalhar pode representar um desafio significativo para os clínicos: “essa posição terapêutica forma uma mudança básica para muitos profissionais, porque estes estão habituados a pensar como devem interpretar o problema e chegar a uma intervenção que neutralize os sintomas26.
26Seikkula e Ziedonis Olson, 2014
Uma abordagem consciente
Os médicos geralmente abordam seu trabalho com um conjunto de modelos e algoritmos internos que os ajudam a tomar decisões sobre como responder. Infelizmente, uma das consequências disso é que pacientes e cuidadores podem ficar sem se sentir ouvidos. A interação passa a ser sobre extrair ou transmitir informações (“fazer para”), em vez de “estar com” o paciente. Essa conectividade momento a momento é um aspecto central: estudos têm mostrado que a capacidade de se envolver dessa maneira tem um efeito positivo na relação terapêutica27.
Uma prática fundamental no Diálogo Aberto, portanto, é responder às falas do paciente à medida que elas ocorrem e manter o foco no que está acontecendo no aqui e agora, havendo dois componentes inter-relacionadas: responder às reações imediatas que ocorrem na conversa e permitir as emoções que surgem28.
O foco, portanto, está totalmente no paciente e nas pessoas ao seu redor, e no que está acontecendo agora. Por outro lado, a atenção ao momento presente é também uma porta de entrada através da qual as conexões podem ser estabelecidas em um nível pré-verbal. Esta é outra maneira pela qual o Diálogo Aberto é uma abordagem consciente: todos os níveis de presença e conexão, não apenas o verbal, são vistos como vitais, e cultivar uma consciência e sensibilidade para com eles é fundamental. Aqui se parte do pressuposto que a conexão incorporada com o outro é tão importante quanto a verbal: terapeutas e demais integrantes da rede vivem uma experiência conjunta que acontece antes que as experiências do paciente sejam formuladas em palavras, isto é, neste diálogo emerge uma consciência intersubjetiva29.
27Simon e Hick Lambert, 2008, Okoro e Wood Razzaque, 2015
28Seikkula e Ziedonis Olson, 2014
29Seikkula, 2011
Aceitação de pensamentos e emoções
Os profissionais de saúde da mental muitas vezes podem compreender o seu trabalho como o de remover pensamentos e emoções difíceis. No Diálogo Aberto, no entanto, uma habilidade fundamental é a capacidade de aceitar e permitir que quaisquer pensamentos e emoções que estejam acontecendo no momento presente, desde que não haja ameaça imediata, surjam e sejam experimentados30.
Quando surgem emoções como tristeza, raiva ou alegria, a tarefa dos terapeutas é abrir espaço para suas emoções de forma segura, mas não dar uma interpretação imediata de tais reações emocionais e incorporadas. Quando isso ocorre, os terapeutas também podem ser transparentes sobre serem movidos pelos sentimentos dos membros da rede, de forma que o desafio aqui é tolerar os estados emocionais intensos induzidos na reunião31.
30Seikkula e Olson, 2014
31Seikkula, 2005
Cultivando o arbítrio
O investimento no paciente e em sua rede social sustenta todo o modelo. Um dos principais objetivos de trabalhar com pessoas dessa forma é possibilitar que o indivíduo em questão gere significado em torno da experiência por meio da interação dialógica com sua rede social. Essa “formação de sentidos” mais intrínseca, por assim dizer, pode ser considerada mais poderosa. Ao permitir a polifonia, tolerar a incerteza e conectar-se com a rede dessa forma, os terapeutas deixam de ser executores de significado para serem facilitadores da formação de significados intrínsecos, aumentando assim o senso de coletivo que o próprio processo começa a incutir.
Risco e governança
As avaliações de risco em uma abordagem dialógica são concluídas e documentadas como no tratamento usual, no entanto, elas são compiladas de forma diferente. Enquanto o terapeuta geralmente passaria por uma lista de verificação de perguntas relativas a elementos-chave do risco, a discussão mais ampla em uma reunião de rede é, por definição, menos direcionada a objetivos. No entanto, este diálogo mais alargado entre as muitas partes envolvidas significa que as questões de preocupação/risco, ou falta delas, surgem inevitavelmente durante a reunião. Nesse processo, ocorre uma troca e exploração muito mais rica. Esta tem sido a experiência dos terapeutas na Inglaterra e em outros países onde ocorrem experiências-piloto: ao final de uma reunião de rede, todos os itens que teriam sido cobertos por meio de questionamento direto em uma avaliação formal de risco emergiram por meio da interação dialógica. Os detalhes relevantes são então registrados como notas de progresso nos formatos apropriados.
Caso a internação hospitalar for necessária as reuniões da rede continuam durante a internação e após a alta. Ao longo da trajetória assistencial, as reuniões da rede continuam sendo o principal fórum de tomada de decisão quando se trata de aspectos-chave do cuidado.
Os terapeutas em uma equipe de Diálogo Aberto não são, portanto, obrigados a abandonar completamente sua área de especialização. No entanto, em um serviço dialógico, essa expertise normalmente seria aplicada de forma mais criteriosa, adaptada às necessidades, dentro do contexto de um ambiente geralmente mais democrático e menos hierárquico.
Suporte entre pares
O apoio entre pares é reconhecido como um importante facilitador do processo terapêutico, acarretando uma série de benefícios para colegas de trabalho, pacientes e serviços de saúde mental32:
32Carter Repper, 2011
Para colegas de trabalho
- Descoberta pessoal
- Desenvolvimento de habilidades
- Maior probabilidade de procurar e manter emprego
- Melhoria da situação financeira
Para pacientes
- Melhoria da qualidade de vida
- Maior independência
- Aumento da confiança
- Diminuição do isolamento social
Para serviços de saúde mental
- Potencial redução das internações hospitalares
- Melhor compreensão dos desafios enfrentados pelos pacientes
- Compartilhamento aprimorado de informações.
